El seminograma, también llamado espermiograma, es el análisis de la muestra de semen que se realiza para evaluar ciertos parámetros seminales y de los espermatozoides, siendo una de la pruebas más importantes en el estudio de fertilidad masculino. Sin embargo, el seminograma suele ir acompañado de otras pruebas adicionales.
Generalmente, la clínica de fertilidad o el laboratorio donde se realice el seminograma ofrece un informe con los resultados del mismo, pero es importante saber interpretarlos para ver si existe alguna posible alteración en la calidad seminal.
En el siguiente vídeo, la embrióloga Silvia Azaña nos habla de la interpretación de los resultados de análisis seminal. No obstante, luego puedes profundizar con más detalle leyendo el artículo.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 1.2.
- 2.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 5.6.
- 6.
- 7.
- 8.
- 9.
Parámetros de evaluación seminal
La Organización Mundial de la Salud (OMS) señala los parámetros que deben analizarse en el seminograma y establece unos valores de referencia, ahora denominados límites de decisión, que pueden indicar la necesidad de un diagnóstico o tratamiento.
A pesar de que la Organización Mundial de la Salud (OMS) ha publicado una actualización del Manual de Laboratorio para el Examen y Procesamiento del semen en 2021 (constituyendo la sexta edición), lo cierto es que lo más habitual es seguir atendiendo a los criterios de la quinta edición (correspondiente a 2010).
Los exámenes realizados en la muestra seminal durante el seminograma pueden clasificarse en macroscópicos y microscópicos. A continuación, se comentan cada uno de ellos
Examen macroscópico
El análisis macroscópico del semen consiste en analizar ciertas características del eyaculado a simple vista, sin tener que recurrir al microscopio. Entre los aspectos seminales macroscópicos más destacados se encuentran los siguientes:
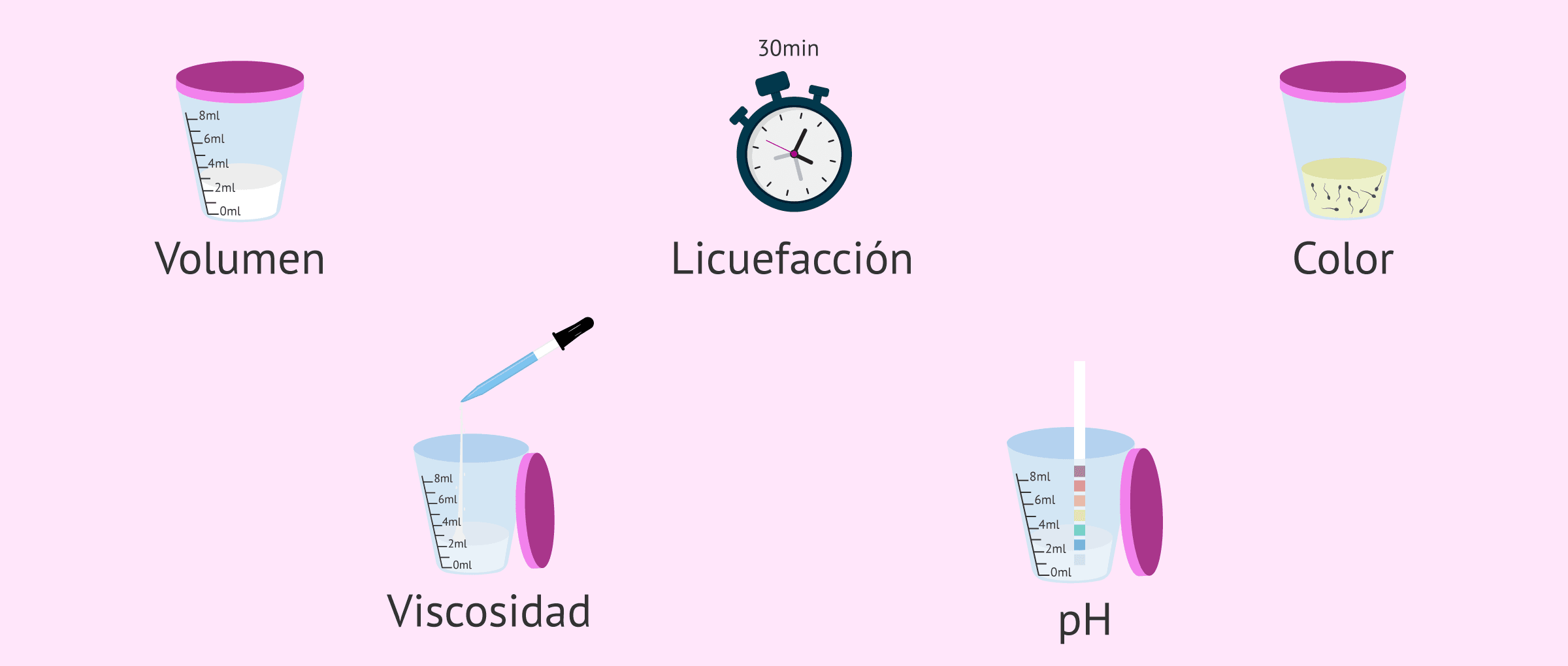
- Volumen
- se mide en mililitros (ml). Se consideraría adecuado cuando la muestra seminal tiene un volumen superior a 1,5 ml.
- Licuefacción
- el eyaculado se deja licuar unos 30 minutos de forma natural para poder hacer el estudio, es decir, debe estar totalmente líquido. Si no ha licuado en 30 minutos, se debe indicar en el informe.
- Color
- el semen tiene un color gris-amarillento. Una opacidad o tonalidad diferentes pueden indicar ciertas cosas. Por ejemplo, una muestra con un tono amarronado-rojizo indica que hay presentes glóbulos rojos sanguíneos.
- Viscosidad
- se deja caer una gota con una pipeta y se observa si hay formación de hilos por una viscosidad aumentada.
- pH
- el semen tiene un pH entre 7.2 y 8 normalmente.
Será de gran ayuda tener en cuenta todo lo anterior para poder interpretar los resultados de estos aspectos macroscópicos del seminograma. Así, podrá hacerse una idea aproximada de si la muestra seminal podría presentar alguna alteración. No obstante, la interpretación de resultados del seminograma debe realizarla el especialista.
Examen microscópico
Si el análisis anterior, es decir, el estudio macroscópico, tenía una mayor relación con las características del semen y las secreciones que lo forman, el examen de los parámetros microscópicos se centra en analizar varios aspectos relacionados con los espermatozoides, con ayuda de un microscopio.
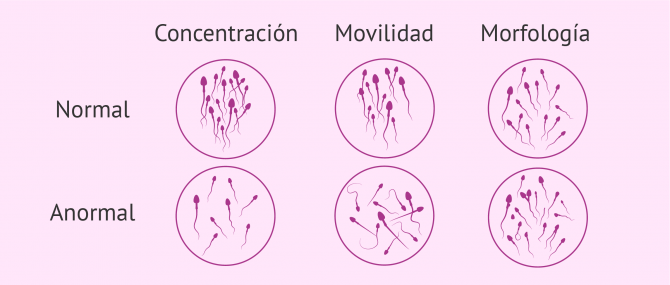
- Concentración de espermatozoides
- se hace un recuento de espermatozoides. El número de espermatozoides debe superar los 15 millones por ml o los 39 millones en total por eyaculado.
- Motilidad o movilidad espermática
- se analiza el porcentaje de espermatozoides móviles de la muestra, así como el modo en que se mueven: progresivos o no progresivos. Se dice que una muestra seminal tiene una movilidad espermática adecuada cuando más del 40% de sus espermatozoides se mueven y más del 32% lo hacen de forma progresiva.
- Vitalidad espermática
- hay varias pruebas para distinguir en el eyaculado espermatozoides vivos y muertos: tinción de eosina, test hipoosmótico, etc. Para que la muestra de semen sea considerada normal en cuanto a vitalidad espermática, más del 58% de los espermatozoides deben estar vivos.
- Morfología de espermatozoides
- se evalúa la forma que tienen los espermatozoides y se analiza si presentan alguna anomalía. Al menos el 4% de los espermatozoides debe tener una forma normal para considerar que la muestra es normal en cuanto a morfología espermática.
- Presencia de leucocitos
- se hace un conteo de células redondas si estas aparecen en cantidad bajo el microscopio. Como máximo, debe haber 1 millón de leucocitos/ml, pues una cantidad mayor sería indicativo de infección.
Si quieres una explicación más detallada de los parámetros tanto macroscópicos como microscópicos que se analizan en el seminograma puedes leer este artículo: ¿Qué es un seminograma?
¿Cómo leer un espermograma?
Una vez recibido el informe con los resultados del seminograma por parte del laboratorio, hay que tener en cuenta algunas consideraciones para poder entender estos resultados:
- Los valores de referencia (límites de decisión) de la OMS suelen aparecer entre paréntesis y a la derecha del resultado.
- La concentración de espermatozoides se expresa en millones por mililitro.
- La movilidad, morfología y vitalidad espermática se expresan en porcentajes.
- Es posible que las unidades de medida o valores de referencia cambien en función del laboratorio en caso de repetir el seminograma en otra clínica.
- Los límites de decisión de la OMS actuales son los publicados en el año 2021, aunque en numerosas ocasiones se sigue haciendo uso de los criterios de referencia del 2010.
Si todos los resultados obtenidos en el espermiograma alcanzan el valor de referencia (límite de decisión) para cada uno de los parámetros seminales, se considera que la muestra de semen es normal. Esto es conocido como normozoospermia.
Alteraciones en los resultados del seminograma
En caso de presentar alterado alguno de los parámetros estudiado en el seminograma, algunas de estas posibles alteraciones serán las siguientes:
- Azoospermia
- ausencia de espermatozoides en el eyaculado.
- Oligospermia
- baja concentración de espermatozoides.
- Astenozoospermia
- problemas de movilidad de los espermatozoides.
- Teratozoospermia
- porcentaje bajo de espermatozoides con morfología normal.
- Necrospermia
- gran cantidad de espermatozoides muertos.
- Hipospermia
- bajo volumen seminal.
También puede haber alteraciones combinadas como la oligoastenoteratozoospermia. En función de los parámetros seminales afectados y su severidad, el varón puede tener más o menos dificultades para lograr un embarazo de manera natural con su pareja. No obstante, si se presentan estas dificultades, las técnicas de reproducción asistida podrían ayudar a conseguir la gestación.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
En cualquier caso, es importante que sea el especialista quien valore e interprete los resultados del seminograma.
¿Qué hacer tras el resultado de un seminograma?
Es muy común pensar que un seminograma con diagnóstico de normozoospermia (todos los parámetros seminales normales) garantiza la fertilidad masculina. Sin embargo, el seminograma básico evalúa la cantidad y el aspecto de los espermatozoides, pero no analiza su calidad interna ni su genética.
Cuando el especialista interpreta los resultados de un espermograma, dependiendo de los valores obtenidos o de si existe infertilidad de origen desconocido, puede solicitar pruebas complementarias para completar el diagnóstico.
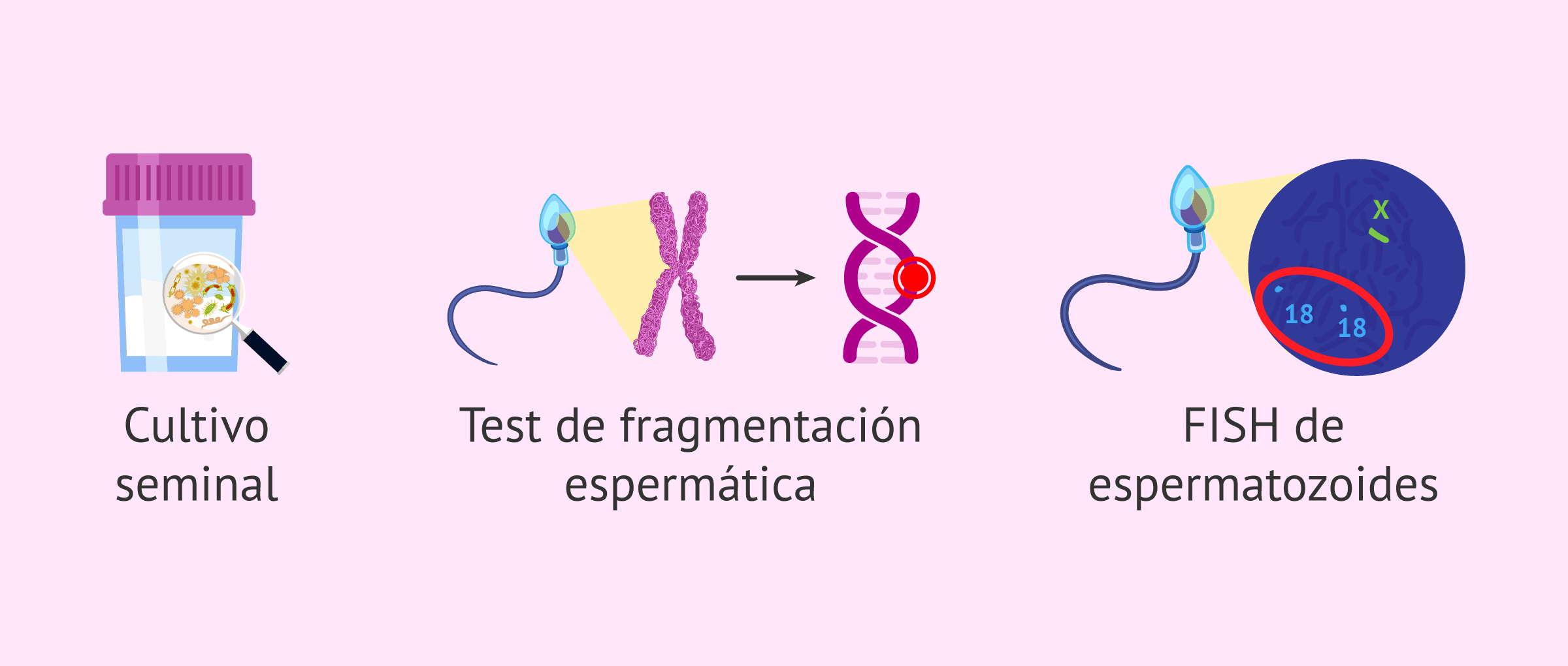
Algunas de las pruebas que sirven como complemento al seminograma para el estudio de la calidad seminal son las siguientes:
- Cultivo seminal: si la muestra seminal presenta más de 1 millón de leucocitos por mililitro, es una señal de alarma que indica una posible infección seminal. Por ello, el médico solicitará un cultivo seminal para identificar qué bacteria o microorganismo está causando la infección (por ejemplo, Escherichia coli o Chlamydia) y poder recetar el antibiótico adecuado antes de buscar el embarazo
- Test de fragmentación del ADN espermático: a veces, los resultados del seminograma muestran una excelente concentración y movilidad, pero el embarazo no llega o se producen abortos de repetición. Esto puede deberse a la rotura de la cadena de ADN en los espermatozoides. Si el índice de fragmentación del ADN espermático es elevado (generalmente por encima del 30%), lo conveniente sería utilizar técnicas de selección espermática para elegir espermatozoides sanos.
- FISH de espermatozoides: si la interpretación del seminograma muestra alteraciones seminales muy severas, el problema podría tener un origen genético. En estos casos, estaría indicado el FISH de espermatozoides para evaluar si los espermatozoides contienen el número de cromosomas correctos.
Por último, cabe destacar que un diagnóstico de fertilidad nunca debe basarse en un único seminograma aislado, ya que la calidad seminal puede variar por episodios de estrés, fiebre reciente o días de abstinencia incorrectos. La interpretación final y los siguientes pasos siempre deben ser guiados por un especialista.
Preguntas de los usuarios
Además de evaluar el número y la movilidad de los espermatozoides, ¿qué más se evalúa durante el seminograma?
El seminograma es un estudio clave en la valoración de la infertilidad de una pareja y fundamental para definir el tratamiento que puede ayudar en la consecución del embarazo.
El estudio seminal básico (seminograma o espermiograma) no sólo valora el número y la movilidad de los espermatozoides, sino que debe estudiar también el volumen, el color, la licuefacción, la viscosidad y el ph del líquido seminal, la presencia de leucocitos en el eyaculado o la morfología de los espermatozoides.
Debe entenderse que la muestra seminal en un eyaculado no sólo contiene células procedentes de los testículos, también hay líquido procedente de las vesículas seminales y la próstata, y que alteraciones a estos dos niveles pueden producir alteraciones en las características físicas y químicas de la muestra.
Uno de los aspectos importantes a valorar en el estudio seminal básico es la morfología espermática, es decir, el aspecto de los espermatozoides y, porcentualmente, el número de células que son anormales. Si este porcentaje es superior al 96% lo cual implica que hay menos de un 4% de células normales, en el caso de infertilidad, el tratamiento recomendado es una fecundación in vitro con microinyección espermática.
¿Qué se debe hacer cuando se obtienen malos resultados en el espermograma?
Si el resultado del seminograma es anómalo, se deberán estudiar los valores obtenidos junto a otros estudios de fertilidad masculina. Por tanto, será necesario llevar a cabo, además del seminograma, un análisis hormonal, una exploración testicular, un estudio de los factores genéticos, elaborar su historia clínica, etc.
De este modo, y con todas las pruebas de fertilidad realizadas, el especialista podrá determinar la posible causa de la alteración seminal y establecer la mejor solución y/o tratamiento.
Si el tratamiento escogido no ayuda a mejorar los valores seminales, en caso de que el paciente desee tener un hijo, tendrá que recurrir a las técnicas de reproducción asistida.
¿Qué indica la presencia de células redondas en el espermiograma?
Rebeca Fernández, embrióloga y directora del laboratorio de FIV de la clínica OnaFIV Fertilidad y Reproducción nos habla en este vídeo acerca de las células redondas detectadas en un seminograma:
Las células redondas en un semiograma pueden ser de dos tipos:
- Leucocitos, que nos pueden estar indicando una infección o inflamación.
- O células redondas que provienen de la espermatogénesis o formación de los espermatozoides, que son células germinales inmaduras.
Por ello, si hay una gran cantidad de células redondas en un seminograma, conviene hacer un estudio más detallado para observar el origen.
¿Qué significa un resultado negativo del espermiograma? ¿Cuándo indican que eres infértil?
Generalmente, el resultado del seminograma no muestra ni positivo ni negativo puesto que son varios los parámetros seminales que se analizan. Por ello, lo más habitual es decir que el resultado del seminograma indique si todos los parámetros del semen analizados son normales o, si por el contrario, hay alguna alteración seminal.
En función de los resultados del seminograma, el especialista determinará si el varón presenta un problema de fertilidad o si todavía es posible el embarazo natural, ya sea con o sin tratamiento médico.
¿Cuánto demoran en darte el resultado del espermograma?
El seminograma es una prueba bastante rápida y los resultados podrían estar en el mismo día. Sin embargo, lo más habitual es que las clínicas de fertilidad tarden unos dos o tres días en dar el informe completo. Puede depender del volumen de trabajo de cada centro.
¿Cuál puede ser la causa de una licuefacción seminal incompleta?
La licuefacción incompleta del semen puede estar provocada por una falta de enzimas de la próstata. La licuefacción es el proceso por el que el semen se vuelve menos viscoso, es decir, adquiere un aspecto más líquido. Lo normal es que la licuefacción ocurra pasados alrededor de 15-20 minutos.
Un valor alterado de la licuefacción seminal puede afectar a la movilidad y a la concentración de espermatozoides, proporcionando resultados alterados del seminograma. Por tanto, esta alteración puede provocar problemas a la hora de lograr un embarazo de forma natural.
Lecturas recomendadas
Aparte del seminograma, existen otras pruebas en el estudio de fertilidad masculina como el análisis hormonal en sangre. Para obtener más información sobre esta prueba, puedes acceder al siguiente post: ¿Qué hormonas masculinas están implicadas en la función reproductora?
En caso de obtener unos resultados alterados en el seminograma, existen diversas causas que provocan esta alteración de los parámetros seminales. Puedes seguir leyendo sobre esto en el siguiente artículo: Enfermedades que causan esterilidad masculina.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Andrade-Rocha FT (2003). Semen analysis in laboratory practice: an overview of routine test. J Clin Lab Anal 2003; 17: 247-258 (Ver)
Baker DJ (2007). Semen analysis. Clin Lab Sci; 20: 172-187; quiz 188-192 (Ver)
Kruger TF, Menkveld R, Stander FS, Lombard CJ, Van der Merwe JP, van Zyl JA, et al. Sperm morphologic features as a prognostic factor in 'in vitro' fertilization. Fertil Steril; 46: 1118-1123 (Ver)
Kvist U, Björndahl L. ESHRE Monographs: Manual on Basic Semen Analysis. Oxford: Oxford University Press, 2002 (Ver)
Rogers BJ, Bentwood BJ, Van Campen H, Helmbrecht G, Soderdahl D, Hale RW (1983). Sperm morphology assessment as an indicator of human fertilizing capacity. J Androl; 4: 119-125 (Ver)
Sociedad Española de Fertilidad (SEF) (2011). Manual de Andrología. Coordinador: Mario Brassesco. EdikaMed, S.L. ISBN: 978-84-7877.
Sigman M, Zini A. (2009). Semen analysis and sperm function assays: what do they mean? Semin Reprod Med; 27: 115-123 (Ver)
WHO laboratory manual for the examination and processing of human semen, 5th ed. Geneva: World Health Organization ; 2010. (Ver)
WHO laboratory manual for the examination and processing of human semen, sixth edition. Geneva: World Health Organization; 2021. (Ver)
Preguntas de los usuarios: '¿Qué parámetros se evalúan en un seminograma?', '¿Cómo leer un seminograma?', '¿Cuáles son las posibles alteraciones en los resultados del seminograma?', 'Además de evaluar el número y la movilidad de los espermatozoides, ¿qué más se evalúa durante el seminograma?', '¿Qué se debe hacer cuando se obtienen malos resultados en el espermograma?', '¿Es cierto que llevar el teléfono móvil en el bolsillo afecta a la calidad del semen?', '¿Qué indica la presencia de células redondas en el espermiograma?', '¿Qué significa un resultado negativo del espermiograma? ¿Cuándo indican que eres infértil?', '¿Cuánto demoran en darte el resultado del espermograma?' y '¿Cuál puede ser la causa de una licuefacción seminal incompleta?'.






Buenos días, ¿me podrían ayudar a interpretar mi seminograma? Muchas gracias
otras anormalidades: 4%
PH: 8
tiempo hasta estudio: 6 h
Volumen: 2 ml
Viscosidad: anormal
Consistencia: blanco opaco
Licuefacción: incompleta a las 2 horas
N° de espermatozoides: 92 millones
N° total de eyaculado: 184 millones
Mov. progresiva: 70%
Mov. no progresivos: 15%
Estáticos: 15%
Formas normales: 76%
Formas anormales: 15%
Formas inmaduras: 1%
Hola damian25,
El protocolo habitual en los laboratorios de andrología suele ser analizar la muestra de semen entre 30 y 60 minutos después de la eyaculación. Un tiempo de espera de 6 horas es muy elevado y es la causa directa de que tu licuefacción salga incompleta y la viscosidad anormal en el informe, ya que las enzimas del semen se degradan y cambian su consistencia con el paso de las horas.
Sin embargo, pese a ello, el resto de parámetros seminales han sido correctamente teniendo en cuenta los criterios de la Organización Mundial de la Salud.
Espero haberte ayudado.
Un saludo.
¡Hola, muy buena tarde! Me gustaría saber qué tal salieron mis estudios, ¿soy fértil o no?
Espermatobioscopia Directa (Análisis Microscópico). – Tipo de muestra: Semen
Licción (15 – 20 min)
Completa
Volumen
2.0
Viscosidad
Normal (No forma hilos)
pH
8.0
Aspecto Normal
Color gris opalescente
Concentración espermática/mL
85.227
Cuenta Espermática Total
170.45
Movilidad Total (Progresiva + No Progresiva)
93
Movilidad Progresiva
72
Inmóviles
7
Vitalidad (Espermatozoides Vivos)
87
Morfología Espermática Normal
54
Células Redondas
0-1 /campo
Hola neto26,
Todos los parámetros seminales aquí indicados están dentro de la normalidad teniendo en cuenta los valores de referencia establecidos por la Organización Mundial de la Salud (OMS). Por tanto, tu muestra seminal es normozoospérmica. Tienes más información sobre esto en el siguiente artículo: ¿Qué es la normozoospermia? – Valores de referencia en el seminograma.
Además, tienes disponible una herramienta que te ayudará a interpretar con más profundidad tus resultados seminales. Aquí te dejo el enlace: Interpreta el resultado de tu seminograma.
Espero haberte ayudado.
Un saludo.
Saludos, me gustaría asistencia con los resultados de mi espermograma, por favor.
Lugar de recolección………………….Laboratorio
Pérdida de material…………………..No
Tiempo de abstinencia…………………3 Días
EXAMEN MACROSCOPICO
Tiempo de Licuefacción……Minutos…..25 Menor de 60 min
Aspecto……………………………Opalescente Normal(Hom/Opa)
Color……………………………..Gris Opalescen Gris Opalescent
Volumen…………………mL……….2.0 > ó = 2 mL
Viscosidad…………………………Normal Normal Fil ó =20 mill/mL
Espermatozoides/eyaculados….mill……..110,000,000 > ó = 40 mill
MORFOLOGIA ESPERMATICA
Normales………………….%………..68
Anormales…………………%………..32
Defectos de cabeza…………%………..20
Defectos de cuello y pieza media…..%….2
Defectos de cola…………..%………..10
Defectos de cola citoplasmática……%….0
¡Espero su respuesta y gracias por la ayuda!
Hola Misau,
Todos los valores seminales aquí mostrados están dentro de la normalidad, por lo que esta muestra espermática sería clasificada como normozoospérmica, aunque faltaría conocer el valor de movilidad espermática. En el siguiente artículo encontrarás mucha más información: ¿Qué es la normozoospermia? – Valores de referencia en el seminograma.
Espero haberte ayudado.
Un saludo.
¡Muchas gracias! Al parecer faltaron algunos datos, aquí está lo demás, ¡gracias por su respuesta!
pH 8.0 Mayor de 7.2
EXAMEN MICROSCÓPICO
ELEMENTOS CELULARES
Glóbulos Blancos…………/c……….3-4
Glóbulos Rojos…………../c……….1-2
Células Epiteliales………/c……….1-2
Células Germinales Inmaduras/c……….2-3
Levaduras………………………….Ausentes
Trichomonas………………………..Ausentes
Bacterias………………………….Escasas
AGLUTINACIÓN…………………………Sin Aglutinación
EVALUACION DE LA MOTILIDAD
a)Progresiva Rápida………..%………..00
b)Progresiva Lenta…………%………..30
c)No Progresiva……………%………..20
d)Inmóviles……………….%………..10
Espermatozoides móviles: a+b+c……%……50
Espermatozoides progresivos: a+b….%……30 Mayor de 50%
VITALIDAD ESPERMATICA
Espermatozoides Vivos………%………..60 Mayor de 50%
CONCENTRACION
Espermatozoides/mL…………mill/mL…..55,000,000 > ó =20 mill/mL
Espermatozoides/eyaculados….mill……..110,000,000 > ó = 40 mill
Hola, ¿cómo estás? Agradezco de corazón si me pueden ayudar con este resultado, les quedaría muy agradecida
Abstinencia 5 días
Color blanco opalescente
Volumen 4.5
Concentración espermática 42.5
Concentración total 191.3
Movilidad total 56
Progresiva 25
No progresiva 31
Inmóviles 44
Vitalidad 56
Formas normales 3
Formas anormales 97
Anormalidad principal pequeñas y amorfas
Anormalidad cabeza 96
Anormalidad media 69
Anormalidad cola 59 enrolladas y dobladas
Gracias, quedo atenta.
Hola Leidyms,
Según los resultados del análisis seminal aquí indicados, los parámetros de movilidad y morfología de los espermatozoides están alterados. Aunque la Organización Mundial de la Salud elaboró una actualización de los criterios para el procesamiento de las muestras seminales, muchas veces se tienen en cuenta los criterios anteriores correspondientes al 2010.
En base a esto, una muestra seminal debe tener al menos un 4% de espermatozoides con formas normales. De lo contrario, la muestra seminal sería clasificada como teratozoospermia. Del mismo modo, la movilidad espermática progresiva normal es es de un 32%, por lo que está ligeramente disminuida en esta muestra seminal.
Teniendo en cuenta los resultados, si se lleva un tiempo sin lograr el embarazo de manera natural, lo mejor será acudir a un especialista en fertilidad.
Espero haberte ayudado.
Un saludo.
Buenas noches doctora, ¿me puedes ayudar con este examen?
espermograma básico
hora recogida 7.30 am
hora llegada 7.20 am
hora procesada11:00am
examen físico. gris opalescente
volumen2.3 ph:8.0
aspecto homogéneo
viscosidad normal
licuefacción menor a 60 minutos
examen microscopio
progresiva :0 vr ref.de 31 a32%
No progresivos:0
inmóviles: 100
RECUENTOS
recuentos espermatozoides 1ML valor de referencia: de 12.000.000 a16.000.000 por ML
recuentos espermatozoides: 2.3 ml
total
recuentos automatizado( técnica foto óptico)
MORFOLOGIA
NORMALES: 0
CABEZA ALARGADA:0
CABEZA ANGULADA:0
SIN ACROSOMA:0
SIN FLAGELO:0
MICROCEFALOS:0
MACROCEFALOS:0
F.ENRROLLADO:0
BICEFALOS:0
OTROS:0
Me hice la vasectomía. Quería saber el resultado.
Hola ivancasti,
En base a los resultados de este seminograma, la vasectomía ha sido efectiva puesto que no hay espermatozoides en el eyaculado.
Un saludo.
Buenas tardes, doctora.
Ya le había comentado los examen de un espermograma básico, quiero saber los recuentos.
(1ml) 2.000.000 valor de referencia: de 12.000.000 a 16.000.000 por Ml
2.3 ml 2.000.000 valor de referencia: de 33.000.000 a 46.000.000 por volumen
Quiero saber si todavía hay dos millones 2.000.000 de espermatozoides o está en ceros.
Por favor, ¿me puedes ayudar?
Muchas gracias.
Para saber si la vasectomía ya es efectiva.
Buenas tardes doctora, ¿me ayuda con la lectura de mi examen y si es normal? Tengo 43 años
Dias de Abstinencia: 3
*ASPECTO MACROSCOPICO
Color: blanquecino
Aspecto: Homogéneo
Consistencia: Viscosidad Normal
Licuefacción: Completa
pH: 8 (7.20 – 9.00)
Volumen(ml): 1.5 (Limite iif. de 1.5)
*ASPECTO MICROSCOPICO
Leucocitos: 5-9 0.00 – 2.00
Hematíes: No se observa
*MOTILIDAD
Progresivo (%) 20
No progresivo (%) 42
Inmóvil (IM) (%) 38
*MORFOLOGIA
Normal (%) 81
Defectos de Cabeza (%) 5
Defectos de Cuello (%) 10
Defectos de Cola (%) 4
Val. menores del 15% de morfología
normal, reducen considerablemente
la tasa de fertilización in vitro
*RECUENTO DE ESPERMATOZOIDES
Concentración Espermática (x10°6/mL): 73 (Límite iif 15)
N0 Total Espermatozoides (x10°6/Eyac): 109.5 (Límite iif 39)
Muchísimas gracias
Hola jarhkof,
Si necesita ayuda con la interpretación de sus valores seminales, le recomiendo usar la siguiente herramienta gratuita: Interpreta el resultado de tu seminograma.
Espero que le sea útil.
Un saludo.
Hola, ¿pudieran ayudarme para ver si podemos tener un embarazo de forma natural?
ESPERMATOBIOSCOPÍA DIRECTA
EXAMEN FÍSICO Y DATOS DE LA MUESTRA
Período de abstinencia sexual 3 días
Volumen 1.20 mL Mayor a 1.5 mL
Reacción pH 8.0 Mayor a 7.2
Licuefacción Incompleta a la hora Completa a la hora
Aspecto Opaco heterogéneo Opaco Homogéneo
Color Blanco grisáceo Grisáceo
Viscosidad Filancia de 5 cm Caída gota a gota o filancia menor a 2
EXAMEN MICROSCÓPICO
Vitalidad 74 % Mayor a 58 %
Recuento de espermatozoides
Conteo de espermatozoides por mL 96,250,000 /mL Mayor o igual a 15 millones
Conteo de espermatozoides totales 115,500,000 Mayor o igual a 39 millones
Movilidad
Movilidad progresiva 43 % Mayor a 32%
Movilidad no progresiva 27 %
Inmóviles 30 %
Morfología
Espermatozoides Normales 8 % Mayor o igual al 4%
Espermatozoides Anormales 92 %
-Defectos de cabeza 29 %
-Defectos de pieza media 27 %
-Defectos de flagelo 36 %
Aglutinación 4 % Menor a 10 %
ESTUDIO EN FRESCO
Leucocitos por campo 0 Ausentes
Eritrocitos por campo 0 Ausentes
Espermatozoides móviles e inmóviles Abundantes
Hola LAAL,
Prácticamente todos los valores seminales aquí mostrados están dentro de la normalidad teniendo en cuenta los criterios de la Organización Mundial de la Salud (OMS) del 2010. Sin embargo, el volumen seminal y la licuefacción son parámetros seminales macroscópicos alterados.
Cuando el volumen de semen eyaculado es inferior a 1.5 mL, se complica el recorrido de los espermatozoides hasta el óvulo. Aquí tienes más información: Análisis del volumen de esperma eyaculado – ¿Se puede aumentar?
Por otro lado, la licuefacción permite que el semen eyaculado se vuelva más líquido. Esto suele tardar alrededor de 15-20 minutos y favorece el desplazamiento de los espermatozoides. Si la muestra de semen pasada una hora continúa siendo densa, podría causar problemas de movilidad, pero no es el caso esta vez.
Espero haberte ayudado.
Un saludo.
Buen día Dr.
Quisiera saber si me pueden apoyar con la interpretación de los siguientes resultados
Mi esposo tiene 5 meses post cirugía de varicocele grave.
ANALISIS MACROSCÓPICO
VALORES DE REFERENCIA (OMS 2021)
COLOR: Gris Opalescente
VISCOSIDAD: Normal
LICUEFACCIÓN: Completa en 60 min.
VOLUMEN: 4.0 mL
pH: 7.9
ANÁLISIS MICROSCÓPICO
CONCENTRACIÓN: 26 mill/mL
TOTAL DE ESPERMATOZOIDES 104mill
PROGRESIVA ( A + B ) 32%
MOVILIDAD NO PROGRESIVA ( C ) 27%
INMOVIL ( D ) 41%
A + B: 32%
A + B + C: 59%
TOTAL MÓVILES PROGRESIVOS: 33.28mill
AGLUTINACIÓN: 0%
VITALIDAD: 87%
MORFOLOGÍA ESPERMÁTICA
NORMALES: 1%
ANORMALES: 99%
ALT. CABEZA 99%
ALT. PIEZA MIEDA 67%
ALT. COLA 27%
ÍNDICE DE TERATOZOOSPERMIA 1.95
TOTALES MÓVILES PROGRESIVOS NR 0.33
ELEMENTOS CELULARES
Debris celular: X
Células redondas: 1-2
Buenos días Anakaren123,
Los resultados de este seminograma muestran una alteración en la forma de los espermatozoides conocida como teratozoospermia, que se determina cuando menos del 4% de los espermatozoides tienen una forma normal.
Hay ocasiones en las que el embarazo natural es posible con teratozoospermia, pero en casos más severos la recomendación es realizar una fecundación in vitro mediante la técnica ICSI o, incluso, con una alta magnificación (IMSI) para una mejor selección de los espermatozoides.
Puedes leer mucha más información en este artículo: ¿Qué es la teratozoospermia? – Causas, tipos y tratamientos
Un saludo.
Buenas Tardes.
Doctora, ¿me podría colaborar con la lectura de mi examen de espermograma básico? Gracias.
Hora recogida : 6:34 am
Hora de llegada : 8:10 am
Hora procesada : 8:30 am
EXAMEN FISICO
Color : Gris opalecente
Volumen : 4.0 Mayor o igual a 1.5 ml
PH : 9 mayor o igual a 7.2
Aspecto : homogéneo
Viscosidad : disminuida
Licuefacción : menor a 60 minutos
RECUENTOS
Recuentos espermatozoides (1ml) :
0 valor de referencia : Mayor a 15.000.000 por mL
Recuentos espermatozoides : 4.0 ML
0 valor de referencia mayor a 39.000.000 por volumen total
Yo me mandé hacer la vasectomía y me gustaría saber como salió el examen.
Gracias
Hola JemnerRodrigoNarvaez,
Si el recuento de espermatozoides en tu muestra seminal ha sido nulo significa que el resultado del seminograma es azoospermia. En este caso, la vasectomía ha sido efectiva.
Sin embargo, el pH del semen está por encima de los valores de referencia (7-8), por lo que sería conveniente consultar con el médico por si hubiera alguna infección.
Espero haberte ayudado.
Un saludo.
Buenas tardes por favor, deseo me puedan ayudar con mi resultado, no he podido tener hijos tengo 36 años.
RESULTADO:
Fecha y hora de recolección: 18-08-2023 10:07 am
Abstinencia (días): 4
Color blanquecino
Olor sui géneris
Aspecto heterogéneo
pH 8,0
Volumen 1,1 mL
Licuefacción normal
Recuento (mL) 152´000.000
Recuento Total 167´200.000
Leucocitos 25 leu/uL
Hematíes 25 ery/uL
VIABILIDAD
Vivos 39 %
MOTILIDAD
Movilidad progresiva 32 %
Movilidad no progresiva 7 %
Inmóviles 61 %
MORFOLOGÍA
Normales 56 %
Anormales de Cabeza 21 %
Anormales de zona intermedia o
cuello
13 %
Anormales de zona distal 10 %
COLORACIÓN GRAM No se observaron bacterias
Hola jeha,
Te invito a usar nuestra herramienta donde podrás interpretar el resultado de tu seminograma y entender el resultado obtenido: Interpreta el resultado de tu seminograma.
Espero que te sea útil.
Un saludo.
Hola,
Recientemente hicimos un examen y este fueron los resultados, me pueden ayudar con la interpretación, ya que mi pareja anda muy preocupado:
Características Macroscópicas
Volumen (ml): 5 *(VLI: ≥ 1,4 ml) Viscosidad: Normal
pH: 7,7 *(VLI: >7.2) Licuefacción: 20 minutos
Aspecto: Normal
Características Microscópicas
Aglutinación espermáticas: (++) Debris: (++)
Concentración espermática/ml: 41 X 106*(VLI: ≥ 16 X 106)
Total espermatozoides mótiles: 100 x106
Mótiles Progresivos (A+B): 49 % *(VLI: ≥ 30%)
Progresivos rápidos (A): 38 %
Progresivos lentos (B): 11 %
Mótiles no progresivos(C): 7 %
Inmótiles (D): 44 %
Vitalidad: 90 % *(VLI: ≥ 54%)
Morfología estricta de Kruger: Normales: 2 % *(VLI: ≥ 4%)
Anormales: 98 %
Cabeza: 91 %
Pieza media: 6 %
Cola: 1 %
Células redondas: 0,7 x106/mL *(VLI: < 1 x106)
Buenos días jessikatorres2008,
Los resultados del seminograma muestran una alteración en la forma de los espermatozoides, presentando un 2% de formas normales cuando el valor de referencia es que haya más de un 4%. Esta alteración en la forma de los espermatozoides recibe el nombre de teratozoospermia.
En este artículo podrás leer mucha más información acerca de esta alteración: ¿Qué es la teratozoospermia? – Causas, tipos y tratamientos
¡Espero haberte ayudado! ¡Un saludo!
Buenas tardes, ¿me podrían ayudar con la lectura de este espermograma? Gracias
color: blanco opalescente
viscosidad: aumentada
licuefacción: completa
ph:7.9
volumen:3,6
concentración espermática: 155
concentración total: 558
movilidad espermática: 63%
progresiva:42%
no progesiva:21%
inmóviles: 37%
viabilidad espermatica:63%
formas normales: 4%
formas anormales: 96%
anomalías de cabeza:94%
anomalía principales: pequeñas y amorfas
anomalía pieza media: 28%
anomalía principal: dobladas
anomalía de cola: 34%
anormalidad principal: enrollada
moco: ++
lecucos: 6-8
hematies:4-6
bacterias: +
células epiteliales: 0-1
Hola luisapabon,
Es importante detallar en los valores de concentración espermática las unidades de medidas para poder valorar el seminograma. Si te refieres a que hay 558 espermatozoides en el total de eyaculado, existiría una alteración espermática conocida como oligozoospermia. Esto significa que la concentración espermática está alterada.
En cualquier caso, te recomiendo usar la siguiente herramienta donde podrás interpretar tus resultados: Interpreta tu seminograma.
Espero que te sea útil.
Un saludo.
Hola, hace 3 meses me hice la vasectomía, me gustaría saber qué interpretación tienen los presentes resultados. De antemano gracias
INMUNOLOGIA
ESPERMOGRAMA BÁSICO
Método: MICROSCOPIA
PH 9
Mayor o igual a 7.2
Intervalo Biológico De Referencia:
VOLUMEN 1.5 ml
COLOR BLANCO
OPALESCENTE
CONCENTRACIÓN TOTAL 9.600.000 – Intervalo biológico de referencia 33.000.000 46.000.000
CONCENTRACIÓN ESPERMÁTICA 6.400.000 /ml – Intervalo biológico de referencia 12.000.000 15.000.000
EXAMEN CITOBACTERIOLOGICO
VIVOS 98 %
MUERTOS: 2%
Mayor 58 %
Intervalo Biológico De Referencia:
MOTILIDAD
NORMALES 30 %
AMORFOS 70 %
INMOVILES 11 %
MOTILIDAD TOTAL (PROGRESIVOS + NO
PROGRESIVOS)
89
MOTIIDAD NO PROGRESIVA 11
EXAMEN CITOBACTERIOLOGICO
LEUCOCITOS 0-2 Por campo
MOTILIDAD PROGRESIVA 78
LICUEFACCIÓN COMPLETA
Completa: 20 – 60 minutos
Incompleta: Mayor de 60 minutos
Intervalo Biológico De Referencia:
OBSERVACIONES
EN LA MUESTRA ANALIZADA
Hola jmontoya3255,
Si todavía continúa habiendo espermatozoides móviles en el eyaculado, lo recomendable sería repetir el seminograma otra vez pasados 3 meses. Se considera que la vasectomía ha sido exitosa cuando el resultado del seminograma indica azoospermia, es decir, ausencia total de espermatozoides en el eyaculado.
En cambio si aún sigue habiendo espermatozoides pasado un tiempo, entonces la vasectomía no habrá sido efectiva y se tendría que volver a repetir. Te recomiendo visitar el siguiente artículo para obtener más información: ¿Qué es el seminograma de control después de la vasectomía?
Espero haberte ayudado.
Un saludo.
Buenos días, acabo de recibir el resultado del Espermiograma y la verdad que entiendo muy bien.
Si me pueden ayudar a «entenderlo» y si está bien o mal el resultado, se lo agradezco.
—
Color: NORMAL
Opacidad: OPACO
Viscosidad: NORMAL
Volumen: 2.10 ml (LD>1.4 mL)
pH: 7.70 (LD>7.2)
—
NÚMERO
46.90: millones espermatozoides/ml (LD>16 millones/ml)
98.49: millones espermatozoides totales (LD>39 millones)
1.5: millones células redondas/ml (40%)
48%: Motilidad progresiva (A+B)(LD>30%)
12%: Motilidad no progresiva (C)
40%: Inmóviles (D)
—
MORFOLOGIA
6%: Morfológicamente normales (LD>4%)
94%: Morfológicamente anormales
41%: malformaciones de la cabeza
48%: malformaciones de la p. intermedia 19% malformaciones de la cola
1.15: índice de teratozoospermia
—
OBSERVACIONES
Muestra completa: Sí
Días de abstinencia: 3-4 días
—
Muchas gracias
Un saludo
Hola rarub84,
Teniendo en cuenta los valores seminales aquí mostrados, este seminograma sería normal. Por tanto, correspondería con una muestra espermática normozoospérmica.
En cualquier caso, puedes comprobar tú mismo los resultados en la siguiente herramienta que hemos diseñado: Interpreta el resultado de tu seminograma.
Espero que te sea útil.
Un saludo.
Buenas tardes, me hice un espermograma, quería saber si necesitamos reproducción asistida con estos resultados míos, como comentario dice que tengo astenozoospermia:
Licuefacción: Total a los 40 minutos
pH: 7.5
Volumen 6.5 mL
Cuenta 26 millones/mL
Cuenta total 169 millones
Motiles progresivos 24 %
Motiles no progresivos 30 %
Inmóviles 46 %
Motilidad total 54 %
Cuenta total motil 91 millones
Vitalidad 70 %
Muchas gracias, saludos.
Hola abraham123,
La astenozoospermia es una alteración seminal causada por problemas en la movilidad de los espermatozoides. Si gran parte de los espermatozoides son inmóviles o no son capaces de desplazarse progresivamente, se complicará el encuentro con el óvulo para fecundarlo. Esto no quiere decir que sea imposible, simplemente que será más difícil.
En estos casos, si se lleva más de 6 meses intentando un embarazo de manera natural y no se consigue, lo mejor será recurrir a la reproducción asistida. El tratamiento de fertilidad aconsejado para pacientes con astenozoospermia es la FIV-ICSI, ya que es el personal del laboratorio el encargado de introducir el espermatozoide directamente en el interior del óvulo.
Te recomiendo visitar el siguiente artículo para seguir leyendo más información: ¿Qué es la astenozoospermia? – Definición, causas y tratamiento.
Espero haberte ayudado.
Un saludo.
Buena tarde
ustedes me pueden colaborar con la lectura de mi examen de espermograma básico. gracias.
Hora recogida : 6:34 am
Hora de llegada : 8:10 am
Hora procesada : 8:30 am
EXAMEN FISICO
Color : Gris opalecente
Volumen : 4.0 Mayor o igual a 1.5 ml
PH : 9 mayor o igual a 7.2
Aspecto : homogéneo
Viscosidad : disminuida
Licuefacción : menor a 60 minutos
RECUENTOS
Recuentos espermatozoides (1ml) :
0 valor de referencia : Mayor a 15.000.000 por mL
Recuentos espermatozoides : 4.0 ML
0 valor de referencia mayor a 39.000.000 por volumen total
Yo me mande hacer la vasectomía y me gustaría saber como salió el examen.
Gracias
Hola hernando,
La ausencia de espermatozoides en el eyaculado es indicativo de que la vasectomía ha resultado efectiva.
Espero haberte ayudado.
Un saludo.
Buenos dias Dra.
Estos son mis resultados después de la vasectomía, me asesoré por la web sobre los resultados pero al parecer ahí algo diferente en el PH. Por favor, ¿me podría ayudar con la información?
Gracias
Espermograma Básico
PH 9.0
Viscosidad Normal
Volumen 2.5 mL
Azoospermia Leucocitos Presente
Bacterias ++
Hola jorge.zambrano,
Efectivamente, el pH está fuera de los valores de referencia establecidos por la Organización Mundial de la Salud (OMS), ya que este parámetro debe oscilar entre 7 y 8. Cuando el pH see encuentra fuera de de los valores normales, es posible que haya infección. Además, según tus resultados, la muestra seminal contiene leucocitos, lo que sería otro indicativo de infección.
Por ello, mi recomendación es que visites a tu médico para que pueda establecer las pautas a seguir y el tratamiento más adecuado.
Espero haberte ayudado.
Un saludo.
Doctora me ayuda por favor con sus comentarios acerca de mi estudio, muchísimas gracias tengo 29 años
ESPERMOGRAMA
EXAMEN FISICOQUIMICO
LICUEFACCION MAYOR DE 30 min
ASPECTO GRIS OPALESCENTE
VOLUMEN 3.3 mL
VISCOSIDAD NORMAL
pH 8.0
EXAMEN MICROSCOPICO
CONCENTRACION ESPERMATICA POR mL 70.670 Mill/mL
CONCENTRACION ESPERMATICA POR VOLUMEN DE
MUESTRA 233.200 millones
MOVILIDAD DE ESPERMATOZOIDES MICROS
a.- PROGRESIVOS 56 %
b.- NO PROGRESIVOS 24 %
c.- INMOVILES 20 %
CUENTA TOTAL MOVIL 186.560 millones
AGLUTINACION PRESENTE
MORFOLOGIA DE ESPERMATOZOIDES TM
NORMALES 59 %
DEFECTO DE CABEZA 29 %
DEFECTO DE PIEZA MEDIA 7 %
DEFECTO DE COLA 5 %
LEUCOCITOS 0.35 Mill/mL
ERITROCITOS 0-2
CELULAS EPITELIALES 0
CELULAS GERMINALES INMADURAS 0
BACTERIAS AUSENTES
MOCO AUSENTE
Hola bante,
Todos los valores seminales están dentro de la normalidad teniendo en cuenta los valores de referencia de la Organización Mundial de la Salud (OMS). El embarazo de forma natural podría producirse con normalidad. Sin embargo, la licuefacción suele ocurrir al cabo de 15-20 minutos aproximadamente, aunque 30 minutos tampoco es un tiempo excesivo.
En cuanto a la algutinación espermática, esto significa que los espermatozoides móviles se encuentran unidos entre ellos formando agrupaciones. Si el porcentaje de aglutinación es elevado, podría ser causa de infertilidad masculina porque se impide el desplazamiento progresivo de los espermatozoides. No obstante, la movilidad progresiva de tu seminograma muestra un valor correcto.
Espero haberte ayudado.
Un saludo.